Viêm VA - Quá phát Amidan vòm: Nguyên nhân, triệu chứng, nguy hiểm, điều trị
Post date: 13/07/2022
Mọi đứa trẻ đều trải qua một vài lần ốm với triệu chứng đau họng, ho, chảy mũi, ngạt mũi. Tuy nhiên vấn đề đâu phải chỉ có nguyên nhân do Amidan gây ra mà còn có cả V.A - tuyến ở sâu hơn và cao hơn nơi cửa sau của mũi. Viêm VA là bệnh lý phổ biến thường gặp ở trẻ nhỏ. Việc viêm và quá phát của tuyến này gây ra rất nhiều vấn đề từ hơi thở hôi cho đến dị dạng vùng mặt và ảnh hưởng đến trí thông minh của trẻ.
Viêm VA - Quá phát Amidan vòm.
VA là gì?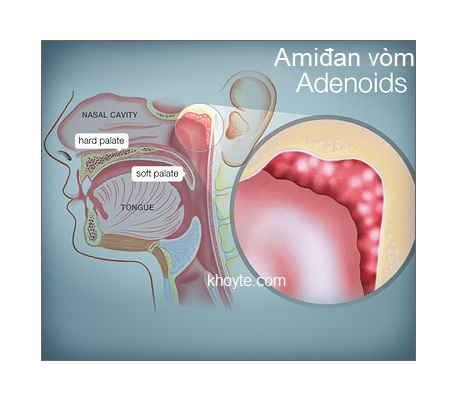
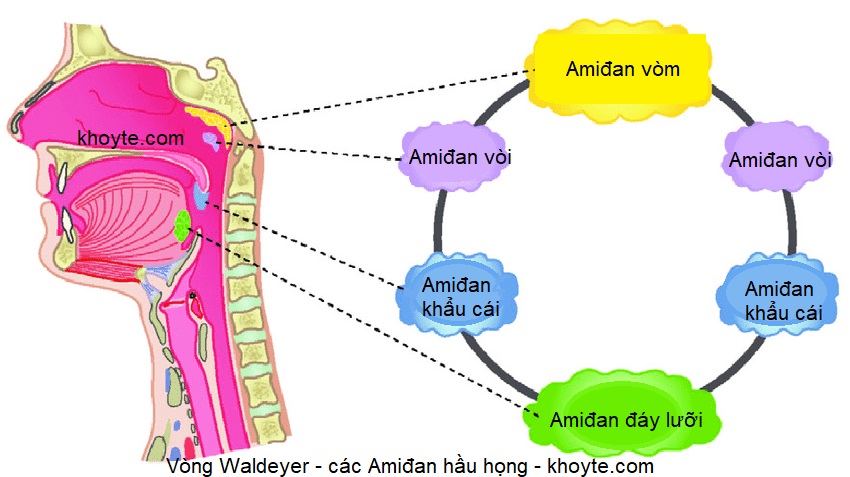
Amiđan/ amydal là tổ chức bạch huyết (lympho) nằm ở vùng hầu họng. Các tổ chức lympho này phân bố thành một vòng tròn ở hầu họng gọi là vòng Waldeyer.
Các Amidal của vòng Waldeyer gồm:
1.Amiđan khẩu cái: là tổ chức lympho lớn nhất nằm ở 2 bên của thành họng và nằm trong hốc Amiđan.
2. Amiđan lưỡi: những đám tổ chức lympho nằm ở đáy lưỡi.
3. Amiđan vòm Luschka: tổ chức lympho nằm ở nóc vòm mũi họng, ngay hốc mũi sau.
4. Amiđan vòi Gerlach: những tổ chức lympho nằm ở hố Rosenmuler quanh lỗ vòi Eustachi.
Nhiệm vụ của VA là nhận diện vi khuẩn để tạo ra kháng thể, tiêu diệt vi khuẩn khi chúng tái xâm nhập. Nó cùng với các mô lympho khác ở họng tạo thành vòng bạch huyết Waldeyer, vòng này bao quanh đường thở và đường ăn. Tất cả vi khuẩn từ mũi, miệng vào cơ thể đều phải thông qua vòng này.
Không khí chứa vi khuẩn vào mũi phải đi ngang VA trước khi vào phổi, vi khuẩn sẽ bám vào VA nhờ diện tiếp xúc rộng của nó. Các tế bào bạch cầu chờ sẵn sẽ bắt vi khuẩn và đưa vào trong để nhận diện và tạo ra kháng thể. Kháng thể này được nhân lên và đưa đi khắp nơi, nhưng nhiều nhất là tập trung ở vùng mũi họng và chống lại vi khuẩn khi tái nhiễm.
Về cơ chế viêm có thể hiểu là do thường xuyên tiếp xúc với vi khuẩn nên VA hay bị viêm, nhưng thường là viêm nhẹ. Tuy nhiên, nếu sức đề kháng giảm, vi khuẩn tràn ngập quá nhiều sẽ xâm nhập toàn bộ VA. Lúc này bạch cầu không đủ sức bắt tất cả vi khuẩn, chúng sẽ bám và cư trú tại VA, sinh sôi nẩy nở và gây viêm bệnh lý.
Nếu viêm kéo dài, thể tích Amidal vòm sẽ tăng lên và ngăn cản không khí ra vào khiến trẻ bị nghẹt mũi kéo dài, vi khuẩn cộng sinh trong mũi sẽ trở thành vi khuẩn gây bệnh. Ngoài ra thể tích của VA sẽ tăng lên và ngăn cản không khí ra vào, khiến trẻ bị nghẹt mũi. Lượng nước có ở mũi không thoát hơi ra được, đọng lại ngày càng nhiều và chảy ra phía trước, gây chảy mũi trong. Nếu tình trạng nghẹt mũi kéo dài, vi khuẩn cộng sinh trong mũi sẽ trở thành vi khuẩn gây bệnh. Nước mũi trong trở thành nước mũi đục và chảy ra rất nhiều.
Viêm VA còn có thể làm bít tắc lỗ thông vào tai giữa, gây viêm tiết dịch.
Nếu VA to, không khí vào ít, không cung cấp đủ ôxy cho cơ thể, trẻ sẽ trở nên lờ đờ, ngủ không ngon dẫn đến mệt mỏi.
Viêm VA có thể dẫn đến các biến chứng
Khám thực thể thấy:
Hốc mũi nhiều dịch nhầy, cuốn mũi dưới phù nề.
Soi mũi với máy nội soi thấy khối amidal vòm che lấp cửa mũi sau, quá phát ở nhiều mức độ, nhiều dịch nhầy, mủ.
Khám tai có thể thấy các tình trạng từ viêm tai giữa đến xẹp nhĩ nhiều mức độ.
- Do viêm nhiễm
Virus cũng là một trong những nguyên nhân phổ biến gây viêm A: thường là Epstein -Barr, adenovirus, and rhinovirus; trong đó virus Eptein-Barr có thể gây viêm VA cũng gây bệnh bạch cầu.
A và VA có nhiều khe hốc lỗ ( tạo điều kiện cho lyphocyte qua lại làm việc) tạo điều kiện cho vi khuẩn trú ngụ và phát triển, ngoài ra chính cấu trúc của A và VA cũng làm cho việc ngấm kháng sinh toàn thân đến tiêu diệt ổ viêm khó khăn hơn. (theo thuyết lò viêm - Focal infection)
Những yếu tố nguy cơ gây viêm VA là?
Yếu tố có thể dẫn đến viêm VA gồm
Ngoài ra các bác sĩ hỏi thêm về tiền sử bệnh để lại từ tình trạng bệnh lý khác.
Viêc khám thường có thể cân nhắc khi kiểm tra thêm về
Khám họng
Nuôi cấy vi khuẩn họng
Xét nghiệm máu
Xquang tim phổi hoặc sọ mặt thẳng, nghiêng.
Sinh thiết tế bào.
- VA phì đại độ I: VA che lấp ≤ 1/3 cửa mũi sau.
- VA phì đại độ II: VA che lấp > 1/3 cửa mũi sau và ≤ 2/3 cửa mũi sau.
- VA phì đại độ III: VA che lấp > 2/3 cửa mũi sau.
Phân độ quá phát của VA theo wormald và prescott được phê chuẩn bởi Ủy Ban Đạo Đức trong nghiên cứu liên quan đến con người ở Universidade Federal de Sergipe.
Phân độ quá phát của VA thành 4 độ theo hiệp hội nhi khoa thế giới, dựa theo mức độ che lấp cửa mũi sau của VA, với mốc từ bờ trên của cửa mũi sau tới trần vòm mũi họng:
- VA phì đại độ I: VA < 25% cửa mũi sau
- VA phì đại độ II: 25 % cửa mũi sau ≤ VA <50% cửa mũi sau
- VA phì đại độ III: 50% cửa mũi sau ≤ VA < 75% cửa mũi sau
- VA phì đại độ IV: 75% cửa mũi sau ≤ VA
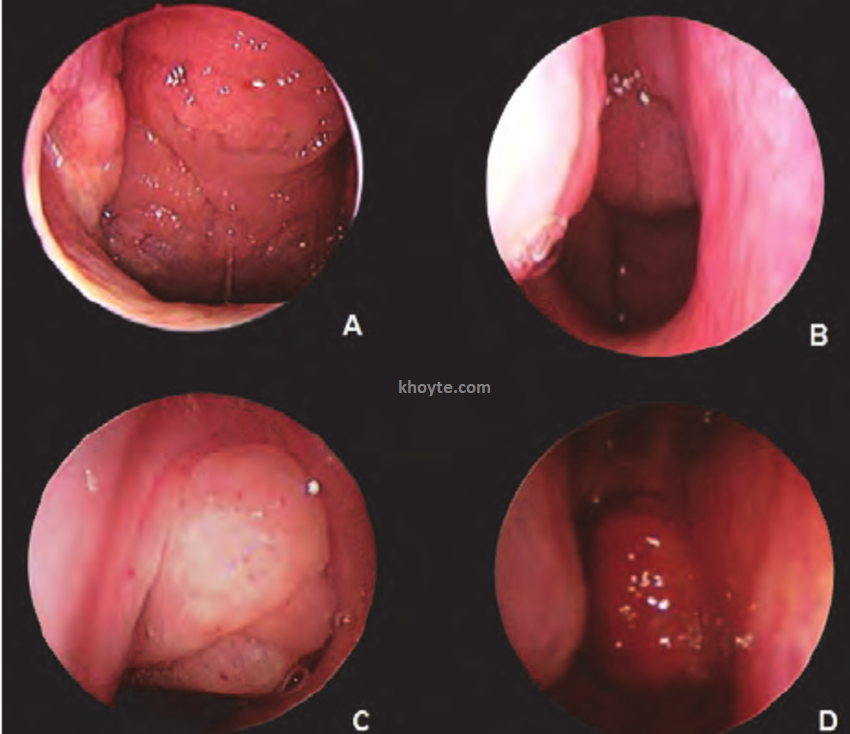
Hình ảnh: Amidal vòm - V.A - Quá phát các mức độ thông qua nội soi tai mũi họng - khoyte.com
Biến chứng của viêm VA là kết quả của quá trình viêm cấp một hoặc nhiều lần, viêm mạn tính hoặc việc viêm VA dẫn đến viêm nhiễm các khu vực khác thuộc vùng đầu cổ.
1. Viêm tai do VA.
Viêm tai do viêm VA thường là viêm tai giữa. Nguyên nhân do VA nằm ngay gần vòi tai Eustaichian, trong tai giữa luôn có một lượng dịch nhỏ nhất định được tiết ra hàng ngày và sẽ theo vòi dẫn cho phép dẫn dịch thoát từ tai giữa. Khi mà VA viêm và quá phát dẫn đến tình trạng ngăn cản sự đóng mở của vòi tai, việc ứ đọng dịch trong tai. Kèm theo sự nhiễm khuẩn lan truyền từ VA,điều này dẫn đến tình trạng viêm tai giữa nhẹ đến nặng và nguy hiểm( viêm tai giữa gây thủng màng nhĩ, viêm tai giữa biến chứng vào não, vào thần kinh mặt gây liệt mặt hoặc giữa cũng gây gây nghe kém. Do đó việc khám và phát hiện sớm biến chứng VA đặc biệt ở trẻ nhỏ là vô cùng quan trọng.
Viêm tai thanh dịch, viêm tai ứ dịch do VA
Xảy ra khi dịch mủ ứ đọng trong tai giữa và tình trạng viêm thường không rầm rộ bằng viêm tai ứ dịch. Điều này thường xảy ra khi vòi nhĩ bị bít tắc. Và nó sẽ gây ảnh hưởng đến khả năng nghe sau này nếu không kịp thời phát hiện và điều trị.
2. Viêm mũi xoang do VA.
Vùng mũi và xoang khi ứ đọng dịch mủ nhiều vi khuẩn sẽ bị viêm. Xoang chính là những khoang rỗng chứa khí nằm trong các vùng xương của mặt và sàn não.
3. Viêm phế quản, phổi do VA.
VA và dịch mủ nhiều vi khuẩn lây lan xuống phía dưới gây viêm phế quản, viêm phổi, và những cấu trúc khác của vùng ngực. Đặc biệt nguy hiểm ở trẻ nhỏ và những người có thể trạng yếu.
4. Ảnh hưởng của Viêm VA mạn tính đến thể trạng, trí thông minh, cấu trúc gương mặt người
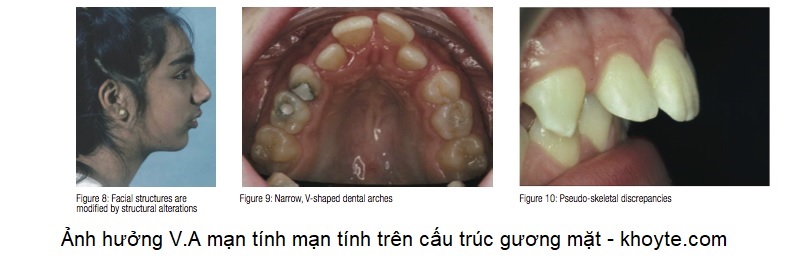
Trong trường hợp trẻ nhỏ VA dài ngày, tổ chức amidal vòm quá phát gây bít tắc hốc mũi, trẻ sẽ sống trong tình trạng thở kém và thiếu oxy dài ngày làm cho cấu trúc gương mặt thay đổi gây ra bộ mặt VA.
Bộ mặt VA điển hình gồm một hoặc nhiều dấu hiệu:
Dị vật mũi: ngạt tắc, chảy nước mũi một bên.
Viêm mũi dị ứng: theo mùa, dịch mũi trong, tiền sử bệnh.
Việc cân nhắc phẫu thuật loại bỏ Amidan vòm sẽ phụ thuộc vào tần suất mắc bệnh,những biến chứng do việc phì đại V.A gây ra cho trẻ và việc V.A quá phát cản trở việc thở của trẻ. Việc phẫu thuật loại bỏ V.A gọi là phẫu thuật nạo V.A, thường thì các bác sĩ sẽ khuyến khích việc phẫu thuật loại bỏ cùng lúc V.A và Amidal khẩu cái.
Việc quyết định phẫu thuật nạo VA và cắt Amidan nên được cân nhắc và bàn luận trực tiếp giữa phụ huynh với bác sĩ điều trị của trẻ.
Dr. Nguyễn T.Ngọc Minh
Viêm VA - Quá phát Amidan vòm.
VA là gì?

Hình ảnh: Amidal vòm - V.A. khoyte.com
VA là vegetation adenoid: tình trạng nhiễm khuẩn của Amidal vòm (Adenoids) khi viêm tuyến này quá phát sùi lên gọi là VA - vegetation adenoid còn được dịch là sùi vòm.Amiđan/ amydal là tổ chức bạch huyết (lympho) nằm ở vùng hầu họng. Các tổ chức lympho này phân bố thành một vòng tròn ở hầu họng gọi là vòng Waldeyer.
Các Amidal của vòng Waldeyer gồm:
1.Amiđan khẩu cái: là tổ chức lympho lớn nhất nằm ở 2 bên của thành họng và nằm trong hốc Amiđan.
2. Amiđan lưỡi: những đám tổ chức lympho nằm ở đáy lưỡi.
3. Amiđan vòm Luschka: tổ chức lympho nằm ở nóc vòm mũi họng, ngay hốc mũi sau.
4. Amiđan vòi Gerlach: những tổ chức lympho nằm ở hố Rosenmuler quanh lỗ vòi Eustachi.

Hình Ảnh: vòng Waldeyer- Amiđan hầu họng. khoyte.com
Về bào thai học, amidan vòm được tạo thành từ tháng thứ 3 - 7 của thai kì và khi sinh ra đã hình thành đầy đủ và trở thành nơi cư trú của vi khuẩn ngay từ tuần lễ đầu tiên của trẻ sơ sinh. Amidan vòm to lên trong thời kì phát triển của trẻ cho đến sau 6 - 7 tuổi, để đáp ứng miễn dịch chống lại siêu vi, vi khuẩn, dị nguyên và các chất kích thích trong thức ăn và không khí. Sau đó ở đa số trường hợp, amidan vòm thoái triển dần và trước dậy thì thường teo nhỏ lại.
Amidal vòm là tổ chức bạch huyết, có nhiều tế bào bạch cầu. Bình thường VA dày khoảng 2 mm, không cản trở đường thở. VA tuy mỏng nhưng xếp thành nhiều nếp nên diện tiếp xúc rất rộng.
Nhiệm vụ của VA là nhận diện vi khuẩn để tạo ra kháng thể, tiêu diệt vi khuẩn khi chúng tái xâm nhập. Nó cùng với các mô lympho khác ở họng tạo thành vòng bạch huyết Waldeyer, vòng này bao quanh đường thở và đường ăn. Tất cả vi khuẩn từ mũi, miệng vào cơ thể đều phải thông qua vòng này.
Không khí chứa vi khuẩn vào mũi phải đi ngang VA trước khi vào phổi, vi khuẩn sẽ bám vào VA nhờ diện tiếp xúc rộng của nó. Các tế bào bạch cầu chờ sẵn sẽ bắt vi khuẩn và đưa vào trong để nhận diện và tạo ra kháng thể. Kháng thể này được nhân lên và đưa đi khắp nơi, nhưng nhiều nhất là tập trung ở vùng mũi họng và chống lại vi khuẩn khi tái nhiễm.
Về cơ chế viêm có thể hiểu là do thường xuyên tiếp xúc với vi khuẩn nên VA hay bị viêm, nhưng thường là viêm nhẹ. Tuy nhiên, nếu sức đề kháng giảm, vi khuẩn tràn ngập quá nhiều sẽ xâm nhập toàn bộ VA. Lúc này bạch cầu không đủ sức bắt tất cả vi khuẩn, chúng sẽ bám và cư trú tại VA, sinh sôi nẩy nở và gây viêm bệnh lý.
Nếu viêm kéo dài, thể tích Amidal vòm sẽ tăng lên và ngăn cản không khí ra vào khiến trẻ bị nghẹt mũi kéo dài, vi khuẩn cộng sinh trong mũi sẽ trở thành vi khuẩn gây bệnh. Ngoài ra thể tích của VA sẽ tăng lên và ngăn cản không khí ra vào, khiến trẻ bị nghẹt mũi. Lượng nước có ở mũi không thoát hơi ra được, đọng lại ngày càng nhiều và chảy ra phía trước, gây chảy mũi trong. Nếu tình trạng nghẹt mũi kéo dài, vi khuẩn cộng sinh trong mũi sẽ trở thành vi khuẩn gây bệnh. Nước mũi trong trở thành nước mũi đục và chảy ra rất nhiều.
Viêm VA còn có thể làm bít tắc lỗ thông vào tai giữa, gây viêm tiết dịch.
Nếu VA to, không khí vào ít, không cung cấp đủ ôxy cho cơ thể, trẻ sẽ trở nên lờ đờ, ngủ không ngon dẫn đến mệt mỏi.
Viêm VA có thể dẫn đến các biến chứng
- Những triệu chứng của viêm VA là gì?
- Sốt: sốt vừa 38 -390C, đôi khi sốt cao đến 400C hoặc không số
- Ngạt mũi. Hay thở qua miệng.
- Trẻ nói hoặc khóc giọng mũi.
- Có thể sưng hạch góc hàm.
- Việc viêm VA cơ thể bắt đầu bằng việc sưng và tăng kích thước của khối Amiđan, tăng dịch viêm tại Amiđan, việc này làm chặn hoặc làm hẹp đường thở khiến cho người bệnh khó thở qua đường mũi (nếu là trẻ thấy trẻ hay há miệng để thở khi bú được một lúc hoặc ngừng lại để thở khi nhất là khi trẻ vận động nhiều)
- Giọng mũi kín.
- Chảy mũi thường kéo dài, dịch mũi có thể xanh hoặc không màu.
- Ho.
- Họng khô và rát do thở nhiều qua miệng. Hơi thở hôi.
- Trẻ chậm phát triển thể chất và tinh thần, biếng ăn, bỏ bú hoặc bú ngắt quãng.
- Ngủ: khó ngủ, nghiến răng khi ngủ, ngủ ngáy, ngủ không yên giấc, thường giật mình, đái dầm, trường hợp nặng có thể xuất hiện những cơn ngưng thở trong lúc ngủ.
- Tai: Nghe kém, nhức tai hoặc đau tai là các triệu chứng khi Viêm VA có kèm theo viêm tai giữa.
- Hoạt động thể lực: ban ngày trẻ trở nên chậm chạp, lừ đừ, kém hoạt bát, kém năng động.
- Đãng trí.
- Rối loạn tiêu hóa.
- Ngoài ra có các triệu chứng khác khi xuất hiện biến chứng của V.A: Mời Bạn đọc tiếp phần biến chứng của viêm VA bên dưới để hiểu rõ hơn các triệu chứng.
Khám thực thể thấy:
Hốc mũi nhiều dịch nhầy, cuốn mũi dưới phù nề.
Soi mũi với máy nội soi thấy khối amidal vòm che lấp cửa mũi sau, quá phát ở nhiều mức độ, nhiều dịch nhầy, mủ.
Khám tai có thể thấy các tình trạng từ viêm tai giữa đến xẹp nhĩ nhiều mức độ.
- Nguyên nhân nào gây ra viêm VA
- Do viêm nhiễm
- Vi khuẩn và Virus có sẵn ở đường mũi họng gây ra thường sau khi cơ thể bị nhiễm lạnh hoặc bị suy yếu do nhiễm các bệnh lý khác.
Virus cũng là một trong những nguyên nhân phổ biến gây viêm A: thường là Epstein -Barr, adenovirus, and rhinovirus; trong đó virus Eptein-Barr có thể gây viêm VA cũng gây bệnh bạch cầu.
- Mắc các bệnh nhiễm khuẩn lây qua đường hô hấp: cúm, sởi, ho gà.
- Một số người có cở địa là tạng bạch huyết phát triển quá mạnh, nhiều hạch ở cổ, ở họng, amidal quá phát nhiều, VA quá phát nhiều, cũng tạo điều kiện thuận lợi cho vi khẩn xâm nhập và trú ẩn.
A và VA có nhiều khe hốc lỗ ( tạo điều kiện cho lyphocyte qua lại làm việc) tạo điều kiện cho vi khuẩn trú ngụ và phát triển, ngoài ra chính cấu trúc của A và VA cũng làm cho việc ngấm kháng sinh toàn thân đến tiêu diệt ổ viêm khó khăn hơn. (theo thuyết lò viêm - Focal infection)
Những yếu tố nguy cơ gây viêm VA là?
Yếu tố có thể dẫn đến viêm VA gồm
- Viêm nhiễm nhiều lần các khu vực họng, cổ, đầu mặt.
- Viêm Amidal.
- Tiếp xúc nguồn lây bệnh nhất là nhiễm các bệnh mà lây qua đường hô hấp.
- Đối tượng và tuổi Viêm VA: thường gặp ở trẻ từ 18 tháng đến 5 tuổi. Một phần vì đây là giai đoạn phát triển của VA và sau đó VA bắt đầu sẽ teo dần, đến khoảng 10 tuổi thường thì VA sẽ không còn. Tuy nhiên nếu tình trạng viêm nhiễm nhiều VA phát triển xơ hóa sẽ vẫn còn lại tại vị trí đó và chính cấu trúc hang hốc xơ hóa của Adenoid tạo điều kiện cho vi khuẩn cư trú.
- Chẩn đoán viêm VA, Làm thế nào để biết là có viêm VA?
Ngoài ra các bác sĩ hỏi thêm về tiền sử bệnh để lại từ tình trạng bệnh lý khác.
Viêc khám thường có thể cân nhắc khi kiểm tra thêm về
Khám họng
Nuôi cấy vi khuẩn họng
Xét nghiệm máu
Xquang tim phổi hoặc sọ mặt thẳng, nghiêng.
Sinh thiết tế bào.
- Phân độ V.A.
- VA phì đại độ I: VA che lấp bờ trên cửa mũi sau, nhưng chưa đến nữa trên cửa mũi sau.
- VA phì đại độ II: VA che lấp nữa trên cửa mũi sau, chưa che lấp hoàn toàn cửa mũi sau.
- VA phì đại độ III: VA che lấp hoàn toàn cửa mũi sau.
- VA phì đại độ I: VA che lấp ≤ 1/3 cửa mũi sau.
- VA phì đại độ II: VA che lấp > 1/3 cửa mũi sau và ≤ 2/3 cửa mũi sau.
- VA phì đại độ III: VA che lấp > 2/3 cửa mũi sau.
Phân độ quá phát của VA theo wormald và prescott được phê chuẩn bởi Ủy Ban Đạo Đức trong nghiên cứu liên quan đến con người ở Universidade Federal de Sergipe.
Phân độ quá phát của VA thành 4 độ theo hiệp hội nhi khoa thế giới, dựa theo mức độ che lấp cửa mũi sau của VA, với mốc từ bờ trên của cửa mũi sau tới trần vòm mũi họng:
- VA phì đại độ I: VA < 25% cửa mũi sau
- VA phì đại độ II: 25 % cửa mũi sau ≤ VA <50% cửa mũi sau
- VA phì đại độ III: 50% cửa mũi sau ≤ VA < 75% cửa mũi sau
- VA phì đại độ IV: 75% cửa mũi sau ≤ VA

Hình ảnh: Amidal vòm - V.A - Quá phát các mức độ thông qua nội soi tai mũi họng - khoyte.com
- Biến chứng của viêm VA là gì? VA gây nguy hiểm như thế nào?
Biến chứng của viêm VA là kết quả của quá trình viêm cấp một hoặc nhiều lần, viêm mạn tính hoặc việc viêm VA dẫn đến viêm nhiễm các khu vực khác thuộc vùng đầu cổ.
1. Viêm tai do VA.
Viêm tai do viêm VA thường là viêm tai giữa. Nguyên nhân do VA nằm ngay gần vòi tai Eustaichian, trong tai giữa luôn có một lượng dịch nhỏ nhất định được tiết ra hàng ngày và sẽ theo vòi dẫn cho phép dẫn dịch thoát từ tai giữa. Khi mà VA viêm và quá phát dẫn đến tình trạng ngăn cản sự đóng mở của vòi tai, việc ứ đọng dịch trong tai. Kèm theo sự nhiễm khuẩn lan truyền từ VA,điều này dẫn đến tình trạng viêm tai giữa nhẹ đến nặng và nguy hiểm( viêm tai giữa gây thủng màng nhĩ, viêm tai giữa biến chứng vào não, vào thần kinh mặt gây liệt mặt hoặc giữa cũng gây gây nghe kém. Do đó việc khám và phát hiện sớm biến chứng VA đặc biệt ở trẻ nhỏ là vô cùng quan trọng.
Viêm tai thanh dịch, viêm tai ứ dịch do VA
Xảy ra khi dịch mủ ứ đọng trong tai giữa và tình trạng viêm thường không rầm rộ bằng viêm tai ứ dịch. Điều này thường xảy ra khi vòi nhĩ bị bít tắc. Và nó sẽ gây ảnh hưởng đến khả năng nghe sau này nếu không kịp thời phát hiện và điều trị.
2. Viêm mũi xoang do VA.
Vùng mũi và xoang khi ứ đọng dịch mủ nhiều vi khuẩn sẽ bị viêm. Xoang chính là những khoang rỗng chứa khí nằm trong các vùng xương của mặt và sàn não.
3. Viêm phế quản, phổi do VA.
VA và dịch mủ nhiều vi khuẩn lây lan xuống phía dưới gây viêm phế quản, viêm phổi, và những cấu trúc khác của vùng ngực. Đặc biệt nguy hiểm ở trẻ nhỏ và những người có thể trạng yếu.
4. Ảnh hưởng của Viêm VA mạn tính đến thể trạng, trí thông minh, cấu trúc gương mặt người

Trong trường hợp trẻ nhỏ VA dài ngày, tổ chức amidal vòm quá phát gây bít tắc hốc mũi, trẻ sẽ sống trong tình trạng thở kém và thiếu oxy dài ngày làm cho cấu trúc gương mặt thay đổi gây ra bộ mặt VA.
Bộ mặt VA điển hình gồm một hoặc nhiều dấu hiệu:
- Mặt dẹt, miệng há, môi trên dày, môi dưới chẻ.
- Hàm răng vẩu, hàm dưới lẹm vào, răng khấp khểnh hàm ếch hốc mũi hẹp.
- Ngực lép, lưng gù, chân tay khẳng khiu.
- Lười vận động.
- Chậm lớn, kém phát triển, kém thông minh.
- Hay ngủ gật.
- VA gây các biến chứng bệnh lý khác về ruột, thận, tim mạch.
- Đặc biệt là nhóm liên cầu tan huyết nhóm A khi nhiễm nhóm này ngoài việc viêm tại chỗ thì cơ chế phản ứng viêm của cơ thể cũng làm tổn thương vùng thận, bệnh lý tim mạch. Do đó rất quan trọng khám phát hiện sớm và dùng thuốc đúng đủ trong điều trị.
Dị vật mũi: ngạt tắc, chảy nước mũi một bên.
Viêm mũi dị ứng: theo mùa, dịch mũi trong, tiền sử bệnh.
- Điều trị VA:
Việc cân nhắc phẫu thuật loại bỏ Amidan vòm sẽ phụ thuộc vào tần suất mắc bệnh,những biến chứng do việc phì đại V.A gây ra cho trẻ và việc V.A quá phát cản trở việc thở của trẻ. Việc phẫu thuật loại bỏ V.A gọi là phẫu thuật nạo V.A, thường thì các bác sĩ sẽ khuyến khích việc phẫu thuật loại bỏ cùng lúc V.A và Amidal khẩu cái.
Việc quyết định phẫu thuật nạo VA và cắt Amidan nên được cân nhắc và bàn luận trực tiếp giữa phụ huynh với bác sĩ điều trị của trẻ.
Dr. Nguyễn T.Ngọc Minh
References
- Mattar SE, Anselmo-Lima WT, Valera FC, Matsumoto MA. Skeletal and occlusal characteristics in mouth-breathing pre-school children. J Clin Pediatr Dent. 2004;28(4):315-318.
- Valera FC, Travitzk LV, Mattar SE, Matsumoto MA, Elias AM, Anselmo-Lima WT. Muscular, functional and orthodontic changes in pre-school children with enlarged adenoids and tonsils. Int J Pediatr Otorhinolaryngol. 2003;67(7):761-770.
- Khurana AS, Arora MM, Gajinder S. Relationship between adenoids and malocclusion. J Indian Dental Ass. 1986;58:143-145.
- Pellan P. Naso-respiratory impairment and development of dento-skeletal sequelae: a comprehensive review. Int J Orthod Milwaukee. 2005;16(3):9-12.
- Soxman JA. Upper airway obstruction in the pediatric dental patient. Gen Dent. 2004;52(4):313-316.
- Ranly DM. Craniofacial growth. Dent Clin North Am. 2000;44(3):457-470.
- Rubin RM. Effects of nasal airway obstruction on facial growth. Ear Nose Throat J. 1987;66(5):212-219.
- Pistolas PJ. Growth and development in the pediatric patient. Funct Orthod. 2004-2005;22(1):12-22.
- Enlow DH, Hans MG. Essentials of Facial Growth. New York, NY: W.B. Saunders Co.; 1996: 79-98, 206.
- Diamond O. Tonsils and adenoids: why the dilemma? Am J Orthod. 1980;78(5):495-503.
- Linder-Aronson S. Adenoids. Their effect on mode of breathing and nasal airflow and their relationship to characteristics of the facial skeleton and the denition. A biometric, rhino-manometric and cephalometro-radiographic study on children with and without adenoids. Acta Otolaryngol Suppl. 1970;265:1-132.
- Casselbrant ML. What is wrong in chronic adenoiditis/tonsillitis anatomical considerations. Int J Pediatr Otorhinolaryngol. 1999;5;49(suppl 1):S133-5.
- Havas T, Lowinger D. Obstructive adenoid tissue an indication for powered-shaver adenoidectomy. Arch Otolaryngol Head Neck Surg. 2002;128(7):789-791.
- Oulis CJ, Vadiakas GP, Ekonomides J, Dratsa J. The effect of hypertrophic adenoids and tonsils on the development of posterior crossbite and oral habits J Clin Pediatr Dent. 1994;18(3):197-201.
- Adams GL, Boies CR, Papaiella MM. Boies’ Fundamental Oto. Philadelphia, PA: WB Sanders; 1978.
- Ogura JH. Physiologic relationships of the upper and lower airways. Ann Otol Rhinol Laryngol. 1970;79(3):495-498.
- Vig PS, Sarver DM, Hall DJ, Warren DW. Quantitative evaluation of nasal airflow in relation to facial morphology. Am J Orthod. 1981;79(3):263-272.
- Gary LP, Brogan WF. Septal deformity malocclusions and rapid maxillary expansion. Orthodontist. 1972;4(1):2-14.
- Cottle MH. Nasal surgery in children. Eyo, Ear, Nose and Throat Monthly. 1951;30:32-38.
- Jennes JL. Corrective nasal surgery in children. Long term results. Arch Otolaryngol. 1964;79:145-151.
- Mahony D, Page D. The airway, breathing and orthodontics. Ortho Tribune. 8-11.
- Mahony D, Karsten A, Linder-Aronson S. Effects of adenoidectomy and changed mode of breathing on incisor and molar dentoalveolar heights and anterior face heights. Aust Orthod J. 2004;20(2):93-98.
- https://dentalsleeppractice.com/the-bigger-picture/effects-enlarged-adenoids-developing-malocclusion/
- Bài giảng tai mũi họng y hà nội, y thái bình.



